Stimulation magnétique transcrânienne — Wikipédia
| Organe | Cerveau |
|---|---|
| MeSH | « D050781 » |
La stimulation magnétique transcrânienne (ou TMS, abréviation de l'anglais : Transcranial Magnetic Stimulation) est une technique médicale de stimulation transcrânienne utilisée dans le diagnostic et dans le traitement de certaines affections psychiatriques et neurologiques (il s'agit alors en général de rTMS repetitive Transcranial Magnetic Stimulation). C'est également un instrument de recherche en neurosciences.
Historique[modifier | modifier le code]

La stimulation magnétique du cortex cérébral fut décrite pour la première fois par Arsène d'Arsonval en 1896[1]. En 1914, Magnuson et Stevens font apparaître des phosphènes chez un sujet dont la tête est entièrement entourée d'une bobine dans laquelle se décharge un condensateur[2]. Mais il faut attendre les années 1980 pour voir apparaître un appareillage permettant une utilisation clinique. La première étude réussie de TMS est réalisée en 1985 par Anthony Barker et ses collaborateurs[3] à Sheffield, en Angleterre. Sa première application fut la démonstration de la conduction des potentiels d'action du cortex moteur à la moelle épinière. Cela avait été réalisé quelques années auparavant par stimulation transcrânienne électrique, une technique d'usage limité par son caractère très pénible. En stimulant différents points du cortex cérébral et en recueillant les réponses musculaires, il fut possible de dresser des cartes des aires motrices du cerveau.
Mécanisme d'action[modifier | modifier le code]
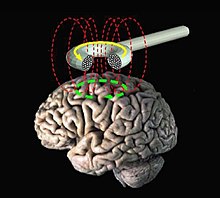
La stimulation magnétique transcrânienne consiste à appliquer une impulsion magnétique sur le cortex cérébral à travers le crâne de façon indolore au moyen d'une bobine. Conformément à la loi de Lenz-Faraday, la variation rapide du flux magnétique induit un champ électrique qui modifie l'activité des neurones situés dans le champ magnétique. À partir d’un certain seuil d’intensité, la modification rapide du champ magnétique induit localement une dépolarisation neuronale (potentiel d’action), laquelle se propage le long des axones, puis de proche en proche par l’intermédiaire des synapses, en s’atténuant avec la distance.
En fonction du nombre des impulsions (impulsion unique, impulsions appariés, impulsions répétitives) et de leur localisation(s), la stimulation magnétique transcrânienne permet de mesurer différents aspects de la neuroplasticité du cerveau, par exemple à la suite d'un exercice physique, comme l'excitabilité corticospinale (voies neuronales allant du cortex et passant par la moelle épinière) ou l'excitabilité intracorticale (au sein d'une aire corticale)[4].
La stimulation magnétique transcrânienne dite « répétitive » (rTMS) consiste à émettre une série d'impulsions pendant un intervalle de temps donné de façon à modifier durablement l'activité de la région visée. Différents paramètres jouent alors sur le résultat obtenu : l'intensité de la stimulation, la région cérébrale à stimuler, la fréquence des trains d'impulsions délivrées, le nombre de trains de stimulation et leur durée... Ainsi une stimulation rTMS du cortex moteur primaire, à une fréquence inférieure à 1 Hz, a un effet inhibiteur sur les neurones visés, alors que la même stimulation à une fréquence supérieure à 5 Hz a un effet excitateur[5].
TMS dans le diagnostic neurologique[modifier | modifier le code]
Une utilisation courante de la stimulation magnétique transcrânienne est l'enregistrement des potentiels évoqués moteurs (PEM), c’est-à-dire de l'activité électrique musculaire survenant après que des potentiels d'action générés dans le cortex cérébral moteur par une impulsion magnétique se sont propagés jusqu'au muscle à travers les voies nerveuses motrices centrales et périphériques. Ceci renseigne notamment sur l'état fonctionnel de la voie corticospinale, selon un principe analogue à celui de la stimulo-détection dans l'étude électrophysiologique du système nerveux périphérique (voir l'article Électromyogramme). Cette technique permet d'évaluer les lésions causées par un AVC, une sclérose en plaques, une sclérose latérale amyotrophique ou d'autres maladies du motoneurone, des atteintes des nerfs crâniens et de la moelle épinière[6],[7],[8].
TMS à but thérapeutique[modifier | modifier le code]
La rTMS peut être indiquée à des fins thérapeutiques[9] pour traiter des pathologies neurologiques (fibromyalgies[10], douleurs neuropathiques, acouphènes) ou psychiatriques (dépression[11],[12],[13], schizophrénie, hallucinations auditives pharmaco-résistantes[14]) et aussi dans les troubles obsessionnels compulsifs résistant à la fois aux traitements psychothérapeutiques et médicamenteux[15] (ces TOC sont appelés ROC : Réfractaire - ou Résistant - Obsessionnel-Compulsif).
Un traitement type par rTMS consiste en plusieurs séances de stimulation, qui peuvent s'étaler sur plusieurs semaines, suivant le protocole choisi par le médecin. Une séance dure de 10 à 30 minutes et se pratique de manière ambulatoire : le traitement par rTMS ne nécessite pas d’anesthésie, le patient est donc conscient lors des séances ce qui permet une grande souplesse d’utilisation par comparaison avec l'électroconvulsivothérapie notamment.
Les principaux paramètres du traitement sont :
- la fréquence de stimulation ;
- le nombre et la durée des trains de stimulation, ainsi que l'intervalle entre deux trains ;
- la cible corticale, c'est-à-dire la zone du cerveau qui est stimulée par le champ magnétique ;
- le nombre de séances.
Le positionnement de la bobine de stimulation exactement face à la cible est une problématique importante de la stimulation magnétique transcrânienne[16],[17], résolue par l'utilisation de la neuronavigation[18],[19].
Dans la dépression[modifier | modifier le code]
De nombreuses publications [20] rapportant les résultats des revues de littérature et des méta-analyses montrent que la rTMS est efficace dans le traitement des dépressions résistantes, c'est-à-dire qui ne répondent pas à deux lignes de traitement antidépresseur bien conduites (pour une durée suffisante, à une dose suffisante)[20],[21],[22]. Une méta-analyse de 34 études qui comparent la rTMS avec une procédure placebo dans le traitement en période aiguë de la dépression montre une taille d'effet de 0,55 (p < 0,001)[20]. Cet effet est comparable à ceux rapportés par les stratégies médicamenteuses de 0,17 à 0,46[20].
Si certaines études montrent que l'efficacité de la rTMS est moindre que celle de l'électroconvulsivothérapie, avec nettement moins d'effets indésirables, une étude de 2007 montre clairement que les ECT sont supérieurs à la rTMS en phase « aiguë », mais que la différence entre les deux techniques n'est plus significative à 6 mois car le groupe ECT se « dégrade » légèrement tandis que le groupe rTMS continue de s’améliorer. Même si de nombreux paramètres restent à optimiser[19], notamment celui du site de stimulation en fonction des anomalies cérébrales sous-tendant les symptômes dépressifs (ralentissement, rumination, tristesse…), de nouvelles techniques permettent de personnaliser les traitements pour les rendre plus efficaces. L’imagerie et la robotisation du positionnement de la bobine peuvent contribuer à améliorer les résultats de la rTMS[23].
La Deep RTMS propose l'utilisation d'une bobine en H (« H1coil ») qui permet une stimulation plus profonde du cortex [24]. Elle a reçu en 2013 l'agrément de la Food and Drug Administration americaine pour le traitement des épisodes dépressifs, chez l'adulte souffrant de Trouble Dépressif Majeur, non suffisamment amélioré par un précédent traitement antidépresseur médicamenteux dans cet épisode[25].
Dans la maladie d'Alzheimer[modifier | modifier le code]
La stimulation cérébrale profonde avec une sonde sur des patients atteints à un stade précoce de la maladie d'Alzheimer combinée à des méthodes d'apprentissage cognitif semble donner des résultats positifs[26].
Dans la Paralysie Cérébrale[modifier | modifier le code]
Une méta-analyse du 9 mars 2023 publiée dans frontier in pediatrics par Ying-Ying Sun et al. a conclu, sur la bases de 29 études préliminaires (10 de faible qualité, 4 d'excellente qualité et 15 de bonne qualité selon l'échelle Pedro) que la rTMS pourrait améliorer la fonction motrice et la capacité de langage des patients atteints de Paralysie Cérébrale[27].
La TMS comme instrument de recherche en neurosciences cognitives[modifier | modifier le code]
Dans ce cas, la TMS est considérée engendrer une lésion artificielle (et temporaire) de la zone visée par le champ magnétique. En observant les modifications que cela entraîne dans les performances cognitives, on peut en déduire des informations sur le rôle fonctionnel de la région soumise au champ magnétique.
Matériel utilisé en TMS[modifier | modifier le code]
Parmi le matériel utilisé pour mettre en œuvre la TMS, on trouve différents équipements :
- La bobine : principal élément du matériel de TMS, c'est la partie qui est appliquée directement sur la tête du sujet.
- Le stimulateur : il s'agit de la machine qui délivre des impulsions de courant électrique de haute intensité dans la bobine, afin de produire les impulsions électromagnétiques à travers le crâne qui sont responsables de l'induction de courant dans le cortex cérébral. Un stimulateur permet de régler tous les paramètres importants de la stimulation et de définir des séries complexes d'impulsions à délivrer dans le cortex. Dans le cas de la rTMS, le stimulateur est souvent associé à un système de refroidissement pour évacuer la chaleur produite dans la bobine par les impulsions répétées de courant.
- Le système de Neuronavigation (en) : la neuronavigation est une technique utilisée à l'origine en neurochirurgie. Un tel système comporte un logiciel de visualisation capable de charger des images IRM anatomiques du cerveau, voire des images IRM fonctionnelles, afin de localiser les cibles de stimulation directement dans une reconstruction tridimensionnelle du cerveau. Comme ce logiciel est combiné à un système de capture optique du mouvement, focalisé sur la tête du sujet, le matériel de neuronavigation fournit une assistance informatique à la TMS qui permet de réaliser des stimulations personnalisées. Dans la TMS traditionnelle non neuronaviguée, en effet, la bobine doit être positionnée sur la tête par rapport à des repères anatomiques mesurés sur le crâne (comme l'inion ou le nasion), ce qui signifie que les cibles de stimulation sont estimées à partir de ces repères, sans connaissance réelle précise de la position du cerveau à l'intérieur du crâne[28],[29].
- Un système porte-bobine : le porte-bobine aide à maintenir la bobine en place sur la tête au bon endroit pour toute la durée de la séance de TMS. Un tel équipement peut être un simple pied-support articulé sur lequel est accrochée la bobine, ou un véritable bras robotisé commandé par ordinateur. Alors qu'un pied articulé nécessite un réglage à la main sur la position de stimulation, un bras robotisé peut être piloté directement par le système de neuronavigation afin d'ajuster la position de la bobine sur la tête automatiquement[30],[31].
Voir aussi[modifier | modifier le code]
Bibliographie[modifier | modifier le code]
- La Lettre du psychiatre II, .
- (en) Burt T. et al. « Neuropsychiatry applications of transcranial magnetic stimulation: a meta analysis » Int J Neuropsychopharmacology 2002, 5:73-103.
- (en) Hoffman RE et al. « Tempoparietal transcranial magnetic stimulation for auditory hallucinations: safety, efficacy and moderators in a fifty patient sample » Biol Psychiatry 2005, 58:97-104.
Liens internes[modifier | modifier le code]
Liens externes[modifier | modifier le code]
- (en) Article « Transcranial magnetic stimulation » sur Scholarpedia. Par Anthony T. Barker du département de physique médicale du Royal Hallamshire Hospital de Sheffield et Ian Freeston, professeur émérite à l'université de Sheffield, Royaume-Uni
- https://neurostimfrance.com/pour-les-professionnels/ Pour les professionnels
Notes et références[modifier | modifier le code]
- Jacques Arsène d'Arsonval « Dispositifs pour la mesure des courants alternatifs de toutes fréquences » C R Soc Biol (Paris) 1896; 2:450-451.
- Magnuson CE, Stevens HC. Visual sensations created by a magnetic field. Philosoph Mag 1914 ; 28 : 188–207
- (en) Barker AT, Jalinous R, Freeston IL., « Non-invasive magnetic stimulation of human motor cortex », The Lancet, vol. 1, no 8437, , p. 1106–1107 (PMID 2860322).
- Claudia V. Turco et Aimee J. Nelson, « Transcranial Magnetic Stimulation to Assess Exercise-Induced Neuroplasticity », Frontiers in Neuroergonomics, vol. 2, , p. 679033 (ISSN 2673-6195, DOI 10.3389/fnrgo.2021.679033, lire en ligne, consulté le )
- (en) Fitzgerald PB, Fountain S et Daskalakis ZJ. « A comprehensive review of the effects of rTMS on motor cortical excitability and inhibition » Clin Neurophysiol. 2006, 117, 2584-2596.
- DOI 10.1212.2F01.wnl.0000250268.13789.b2
- DOI 10.1177/1545968309345270
- DOI 10.3233/RNN-2010-0552.
- Lefaucheur J-P, André-Obadia N, Poulet E, Devanne H, Haffen E, Londero A, Cretin B, Leroi A-M, Radtchenko A, Saba G, Thai-Van, H, Litré C-F, Vercueil L, Bouhassira D, Ayache S-S, Farhat W-H, Zouari H-G, Mylius V, Nicolier M et Garcia-Larrea L. « [French guidelines on the use of repetitive transcranial magnetic stimulation (rTMS): safety and therapeutic indications] » Neurophysiol Clin. 2011, 41, 221-295.
- (en) Passard A, Attal N, Benadhira R, Brasseur L, Saba G, Sichere P, Perrot S, Januel D & Bouhassira D. « Effects of unilateral repetitive transcranial magnetic stimulation of the motor cortex on chronic widespread pain in fibromyalgia » Brain 2007, 130, 2661-2670. .
- (en) John P. O’reardon, H. Brent Solvason, Philip G. Janicak, Shirlene Sampson, Keith E.Isenberg, Ziad Nahas, William M.McDonald, David Avery, Paul B. Fitzgerald, Colleen Loo, Mark A. Demitrack, Mark S. George, Harold A. Sackeim « Efficacy and safety of transcranial magnetic stimulation in the acute treatment of major depression: A multisite randomized controlled trial » Biol psychiatry 2007;62:1208-1216. .
- (en) Janicak PG, Nahas Z, Lisanby SH, Solvason HB, Sampson SM, McDonald WM, Marangell LB, Rosenquist P, McCall WV, Kimball J, O'Reardon JP, Loo C, Husain MH, Krystal A, Gilmer W, Dowd SM, Demitrack MA & Schatzberg AF. « Durability of clinical benefit with transcranial magnetic stimulation (TMS) in the treatment of pharmacoresistant major depression: assessment of relapse during a 6-month, multisite, open-label study » Brain Stimul. 2010, 3, 187-199. .
- (en) Rosa MA et al. « Comparison of repetitive transcranial magnetic stimulation and electroconvulsive therapy in unipolar non-psychotic refractory depression : a randomized, single-blind study » The international journal of neuropsychopharmacology 2006 .
- (en) Montagne-Larmurier A. et al. « Two-day treatment of auditory hallucinations by high frequency rTMS guided by cerebral imaging: A 6 month follow-up pilot study » Schizophr Res. 2009;113(1):77-83. DOI 10.1016/j.schres.2009.05.006 .
- Carmi L et al. Efficacy and Safety of Deep Transcranial Magnetic Stimulation for Obsessive-Compulsive Disorder: A Prospective Multicenter Randomized Double-Blind Placebo-Controlled Trial, AJP in Advance (doi: 10.1176/appi.ajp.2019.18101180)
- (en) Ahdab R, Ayache S-S, Brugières P, Goujon C & Lefaucheur JP. « Comparison of "standard" and "navigated" procedures of TMS coil positioning over motor, premotor and prefrontal targets in patients with chronic pain and depression » Neurophysiol Clin. 2010;40:27-36.
- (en) Nauczyciel C, Hellier P, Morandi X, Blestel S, Drapier D, Ferre JC, Barillot C & Millet B. « Assessment of standard coil positioning in transcranial magnetic stimulation in depression » Psychiatry Res. 2010.
- (en) Lefaucheur J.-P. « Why image-guided navigation becomes essential in the practice of transcranial magnetic stimulation » Neurophysiol Clin. 2010;40:1-5.
- Foucher JR, David Luck, Serge Chassagnon, Isabelle Offerlin-Meyer and Bich-Thuy Pham « Que manque-t-il à la rTMS pour devenir une thérapie ? » Encephale 2007, 33:982-989 pdf en ligne.
- C. W. Slotema, J. D. Blom, H. W. Hoek et I. E. C. Sommer, « Should We Expand the Toolbox of Psychiatric Treatment Methods to Include Repetitive Transcranial Magnetic Stimulation (rTMS)? », The Journal of Clinical Psychiatry, vol. 71, no 7, , p. 873–884 (PMID 20361902, DOI 10.4088/JCP.08m04872gre).
- DOI 10.1111.2Fj.1600-0447.2007.01033.x.
- (1) (en) Gaynes BN, Lux L, Lloyd S, Hansen RA, Gartlehner G, Thieda P, Brode S, Swinson Evans T, Jonas D, Crotty K, Viswanathan M, Lohr KN, Research Triangle Park, Caroline du Nord, « Nonpharmacologic Interventions for Treatment-Resistant Depression in Adults. Comparative Effectiveness Review Number 33. (Prepared by RTI International-University of North Carolina (RTI-UNC) Evidence-based Practice Center) », AHRQ Publication no 11-EHC056-EF, Rockville (Maryland), Agency for Healthcare Research and Quality, (consulté le ), p. 36
(2) DOI 10.1111.2Fj.1600-0447.2007.01033.x
(3) R. W. Lam, P. Chan, M. Wilkins-Ho et L. N. Yatham, « Repetitive transcranial magnetic stimulation for treatment-resistant depression: A systematic review and metaanalysis », Canadian journal of psychiatry. Revue canadienne de psychiatrie, vol. 53, no 9, , p. 621–631 (PMID 18801225)
(4) DOI 10.1017.2FS0033291708003462
(5) DOI 10.1176/appi.ajp.2010.10060864
(6) DOI 10.2174.2F1745017901107010167
(7) J. Dirmaier, M. Steinmann, T. Krattenmacher, B. Watzke, D. Barghaan, U. Koch et H. Schulz, « Non-pharmacological treatment of depressive disorders: A review of evidence-based treatment options », Reviews on recent clinical trials, vol. 7, no 2, , p. 141–149 (PMID 22353197, DOI 10.2174/157488712800100233). - CEMNIS : vers des stimulations « personnalisées ».
- Levkovitz Y, Harel EV, Roth Y, Braw Y, Most D, Katz LN, Sheer A, Gersner R, Zangen A, Deep transcranial magnetic stimulation over the prefrontal cortex: evaluation of antidepressant and cognitive effects in depressive patients, Brain Stimul, 2009 Oct;2:188-200.
- Krauthamer V, Evaluation of the Brainsway Deep Transcranial Magnetic Stimulation (TMS) H-Coil in the Treatment of Major Depression Disorder-(2013-01-07). "Letter to Brainsway, Ltd.". 510(k)Summary for K12288: Brainsway Deep TMS System. Silver Spring, Maryland: Office of Device Evaluation, Center for Devices and Radiological Health, Food and Drug Administration. Retrieved 2013-11-20.
- (en) J. Bentwich et col, « Beneficial effect of repetitive transcranial magnetic stimulation combined with cognitive training for the treatment of Alzheimer's disease : a proof of concept study », Journal of Neural Transmission, vol. 118, no 3, , p. 463-471 (DOI 10.1007/s00702-010-0578-1).
- Ying-Ying Sun, Lei Wang, Jin-lin Peng et Yi-jie Huang, « Effects of repetitive transcranial magnetic stimulation on motor function and language ability in cerebral palsy: A systematic review and meta-analysis », Frontiers in Pediatrics, vol. 11, (ISSN 2296-2360, DOI 10.3389/fped.2023.835472/full, lire en ligne, consulté le )
- Fitzgerald, PB; Hoy, K; McQueen, S; Maller, JJ; Herring, S; Segrave, R; Bailey, M; Been, G; Kulkarni, J; Daskalakis, ZJ (April 2009). "A randomized trial of rTMS targeted with MRI based neuro-navigation in treatment-resistant depression". Neuropsychopharmacology 34 (5). doi:10.1038/npp.2008.233. PMID 19145228.
- Nauczyciel, C; Hellier, P; Morandi, X; Blestel, S; Drapier, D; Ferre, JC; Barillot, C; Millet, B (30 April 2011). "Assessment of standard coil positioning in transcranial magnetic stimulation in depression". Psychiatry Research 186 (2-3). doi:10.1016/j.psychres.2010.06.012.
- Zorn, L; Renaud, P; Bayle, B; Goffin, L (March 2012). "Design and Evaluation of a Robotic System for Transcranial Magnetic Stimulation". IEEE Transactions on Biomedical Engineering [PDF] 59 (3): 805–815. doi:10.1109/TBME.2011.2179938. PMID 22186930.
- Richter Lars (2013). Robotized Transcranial Magnetic Stimulation. New York: Springer. ISBN] 978-1-4614-7359-6.


 French
French Deutsch
Deutsch